作为全球慢性肾脏病的重要病因之一,肾小球疾病发病率较高,因此有效的疾病诊断和优化管理对于控制病情、阻止肾病进展尤为重要[1]。长期以来,肾小球疾病的临床管理都备受关注,以期新的诊疗给患者带来更多的获益。
在本次 WCN 年会上,来自阿根廷、法国和英国的多位肾病学专家就 IgA 肾病、膜性肾病和膜增生性肾小球肾炎等肾小球疾病的临床管理为话题展开讨论,进行了精彩报告。
Trimarchi 教授从人类进化史开篇,讲述了慢性肾病的发病因素,指出生活环境和个体适应对于慢性肾病的发生发展存在影响。
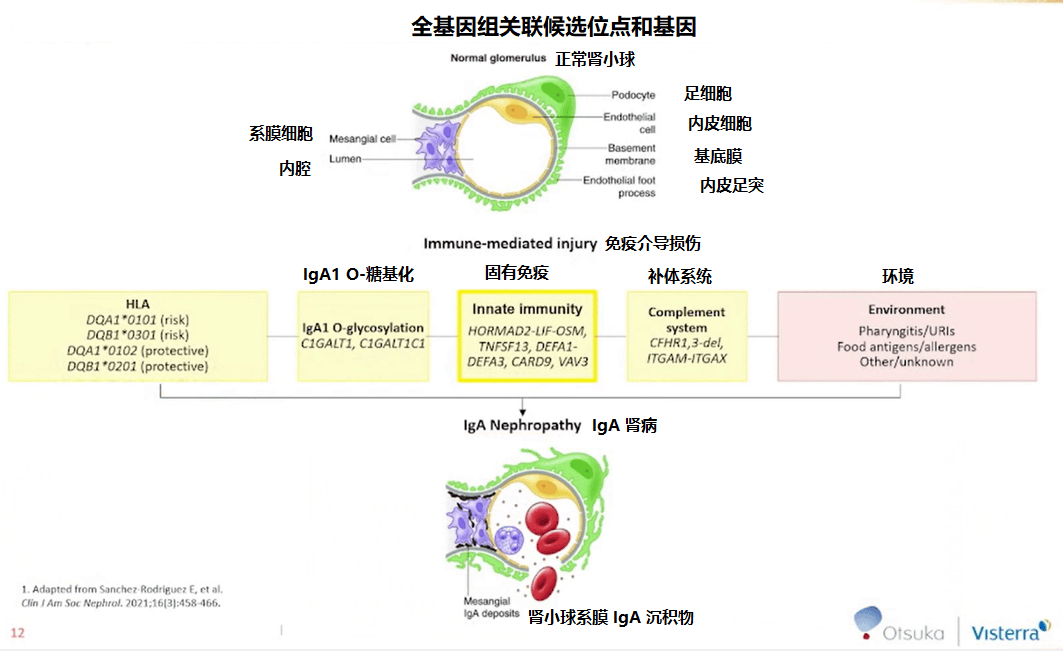
与 HLA 系统、半乳糖转移酶、免疫补体系统及表观遗传学有关的基因均与 IgA 肾病的发病机制相关[2],提示某些等位基因或基因变异可能会影响 IgA 肾病的治疗效果,因此可作为指导治疗的生物标记物。
然后,Trimarchi 教授指出,蛋白尿在慢性肾病 1 期已经出现,可作为慢性肾病的早期生物标记物[3]。
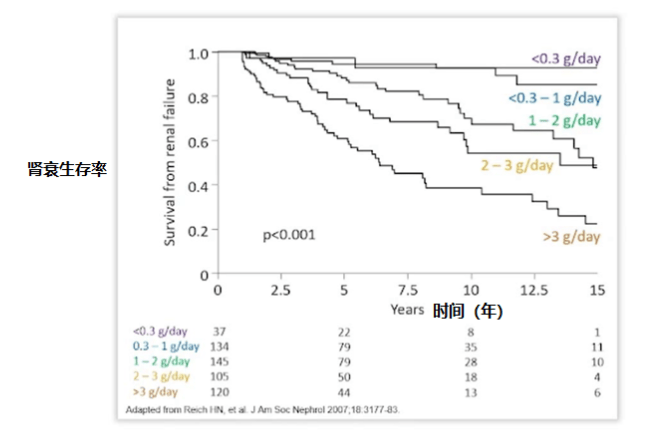
英国一项研究发现 [4],30% 的慢性肾病患者存在蛋白尿,且 10 年间存在高的平均尿蛋白量会显著增加终末期肾病的发生机率。他提出尽早开始对于蛋白尿的治疗干预。
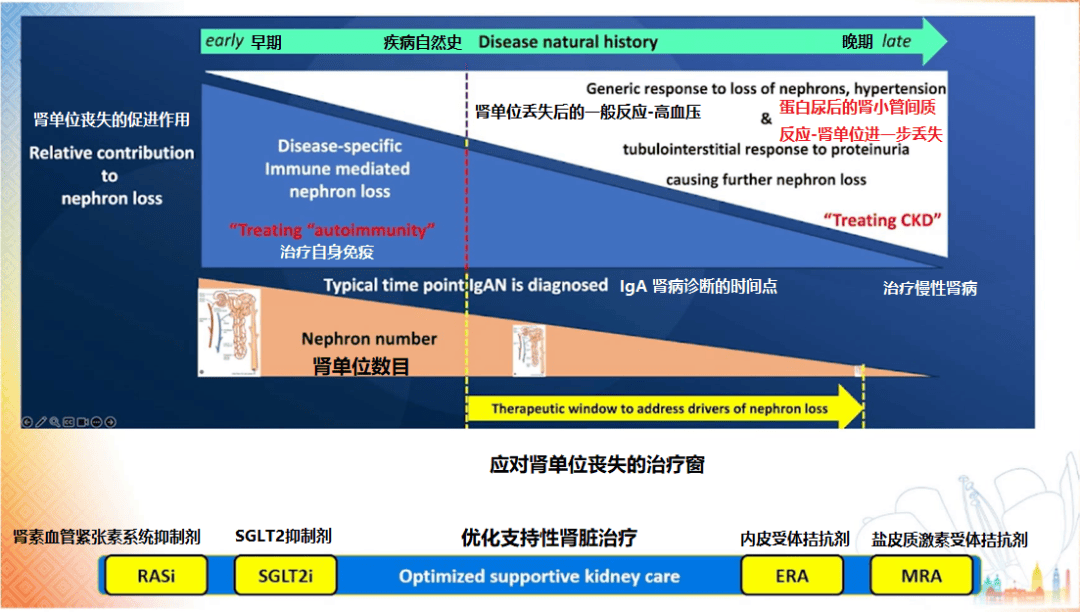
Trimarchi 教授建议早期使用肾素血管紧张素系统 (RASi)、SGLT2 、内皮受体拮抗剂、盐皮质激素受体拮抗剂等药物来减少蛋白尿和肾纤维化[5-8]。
本报告还讨论了关于肾损伤的研究进展。Trimarchi 教授提出需要重点关注炎症、纤维化和致病性 IgA 合成对于 IgA 介导的肾损伤发展的影响,以及针对这些机制的治疗选择,如使用类固醇[9]、补体[10]及 B 细胞耗竭疗法[11]。
值得注意的是,有研究发现耐赋康(nefecon,布地奈德迟释胶囊)具有潜在益处,能够延缓 IgA 肾损伤患者的肾功能丢失 [12]。
最后,Trimarchi 教授指出了临床试验存在明显的地域差异。其中,在北美及欧洲开展的相关临床试验远多于亚洲、南美及南非地区。他呼吁并强调建立低收入国家患者获得药物的公平渠道,提高 IgA 肾病治疗药物在全球范围的可及性。
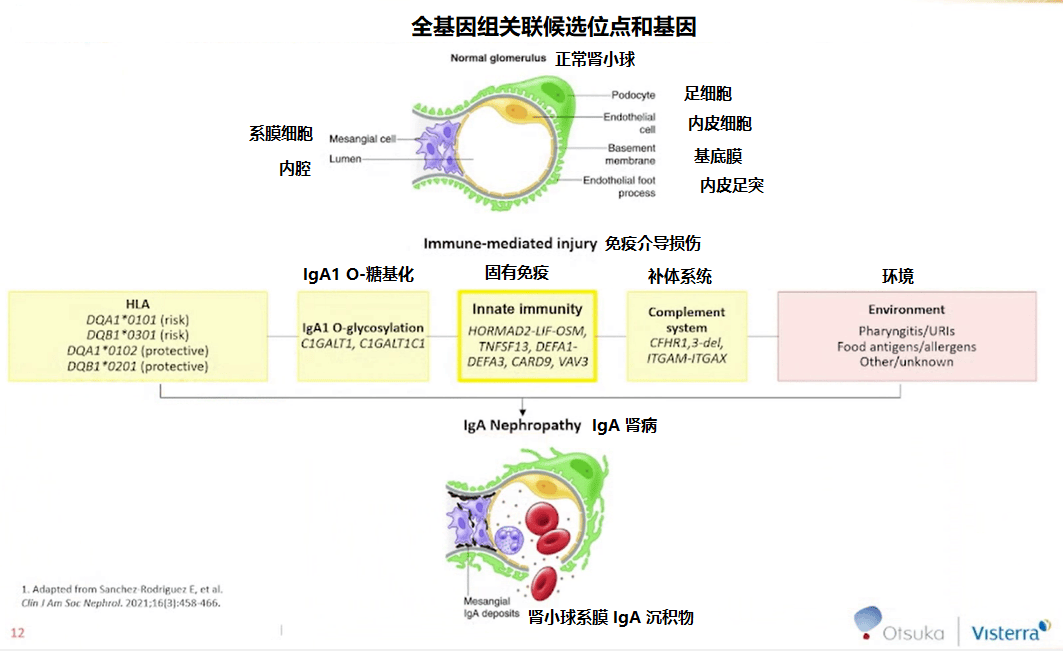
PLA2R 等抗原的发现导致了膜性肾病的诊断和监测模式发生转变。而酶联免疫吸附试验 (ELISA) 和免疫荧光测试结果有助于预测临床结局。
Ronco 教授还提到,ELISA 可帮助确定肾活检的适应证。对于 ELISA 阳性患者,如果没有极端表现或肾功能恶化,并不一定需要进行肾活检。相反,ELISA 阴性的患者则应进行肾活检 [13]。

Exosite1 和 2被认为是与(伴或不伴增殖性病变)的 V 型狼疮性肾炎相关的新抗原,可在循环血中检测到 [14],他们的存在预示着好的临床结局[15-16]。
同样,活检呈现 Exosite 染色阳性的膜性肾病患者相较于染色阴性患者具有更高的生存率[15]。Exosite 阳性的膜性肾病患者多为女性,常有自身免疫的表现,将来有可能发展为狼疮性肾炎。患者体内还可检测出 C1q 和 IgG 4 亚组蛋白[14]。

而另一新抗原,神经表皮生长因子 1(NELL-1)也可用于预测膜性肾病的结局,同时定义了膜性肾病的新类型,即 NELL-1 相关膜性肾病[17]。合并恶性肿瘤的膜性肾病患者血清中也可检测出 NELL-1 抗体及 NELL-1 抗原[18]。而在肾病综合征发作前使用传统医学治疗会增加 NELL-1 抗原的测出率[19]。
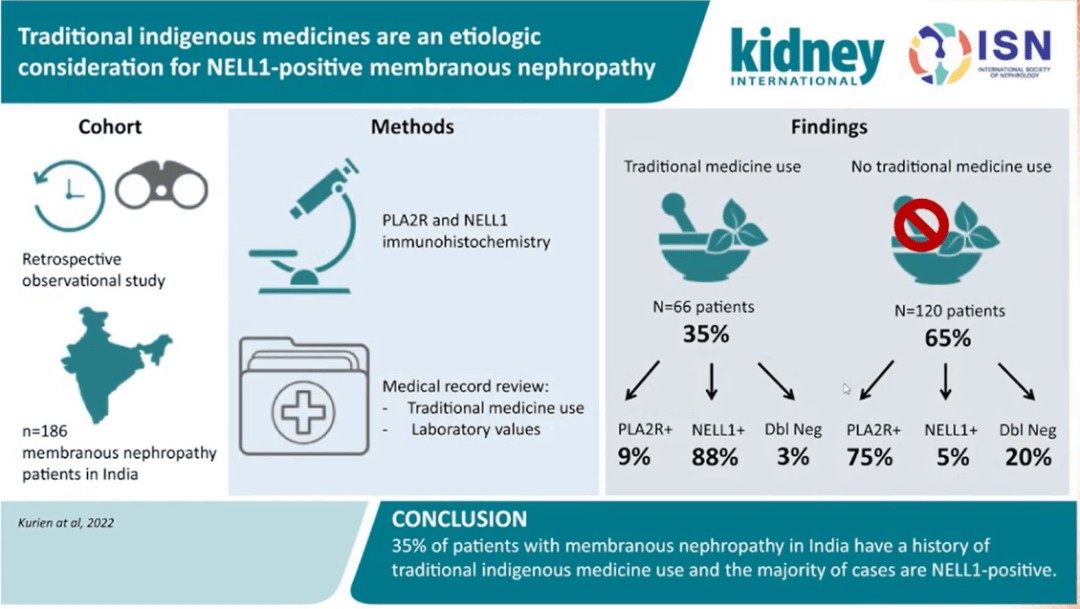
Ronco 教授提出基于抗原的膜性肾病分类方法[20],这将有助于临床医生将抗原与特定的临床表现及病因进行结合,从而辅助诊断和治疗。在此基础上,他还提出了相关术语的新命名法,以明确病因、提示治疗方向。具体方法包括在抗原名字前添加「 膜性肾病相关 」的前缀,如 「 膜性肾病相关 NELL-1」,以及列出相关情况,如 「 硫辛酸 」 等。
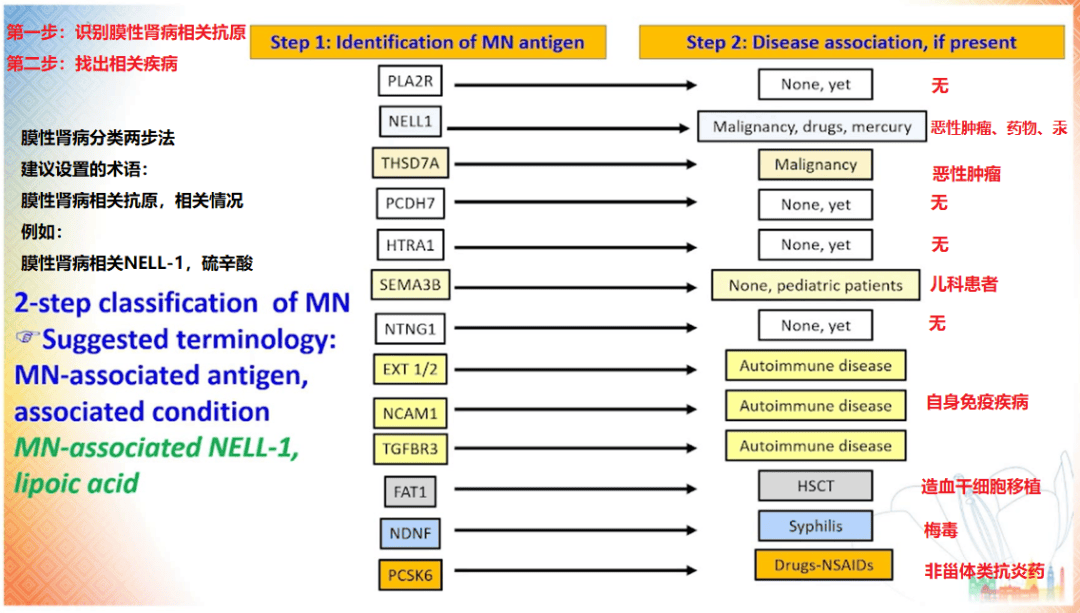
最后,他讨论了个体化的膜性肾病的诊断和治疗仍面临较多的的挑战,未来仍需要更多研究和临床实践不断探索和总结经验,以优化患者的治疗。
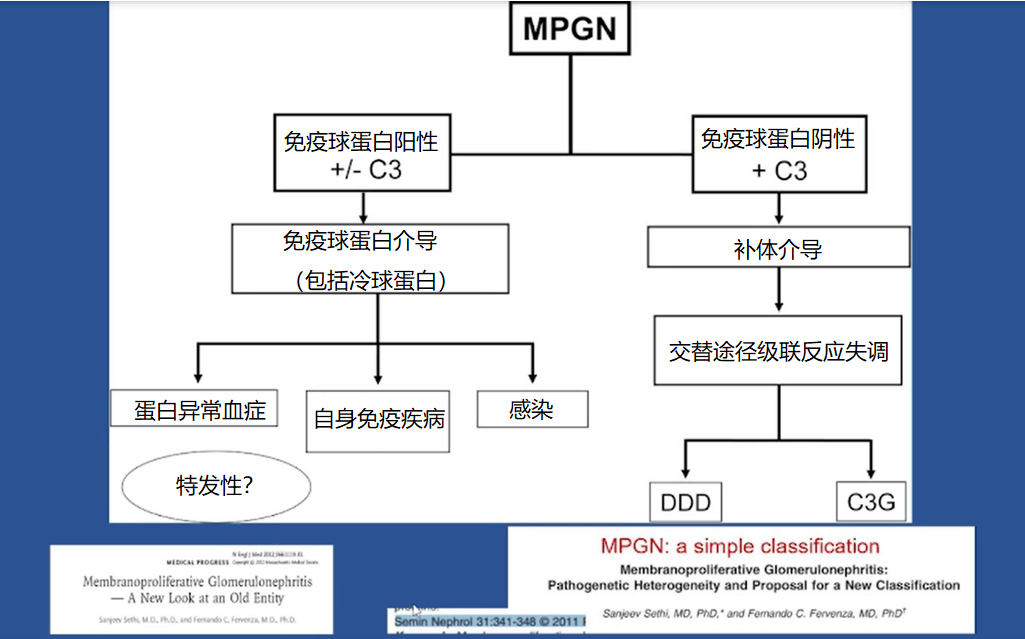
传统的膜增生性肾小球肾炎 (MPGN) 分类方法主要是基于电镜下电子致密物沉积部位。根据病因,MPGN 可以分为原发性(特发性)和继发性(丙肝感染等)。而根据电子显微镜下沉积物的特点,原发性 MPGN 可分为 I 型、II 型、III 型。
但 Sethi 教授发现,不同的 MPGN 患者常可找到对应的病因。因此他与团队提出了一个新的简单分类方法,即基于活检和免疫荧光检测的发现,将 MPGN 分为免疫复合物介导的肾小球肾炎或 C3(补体介导的)肾小球肾炎[21]。
他认为这个分类方法能够更可靠地识别真实病因,同时强调进行分类时,确定病因十分重要。需要考虑的潜在病因可包括免疫复合物介导、补体介导、单克隆免疫球蛋白病和自身免疫病等。
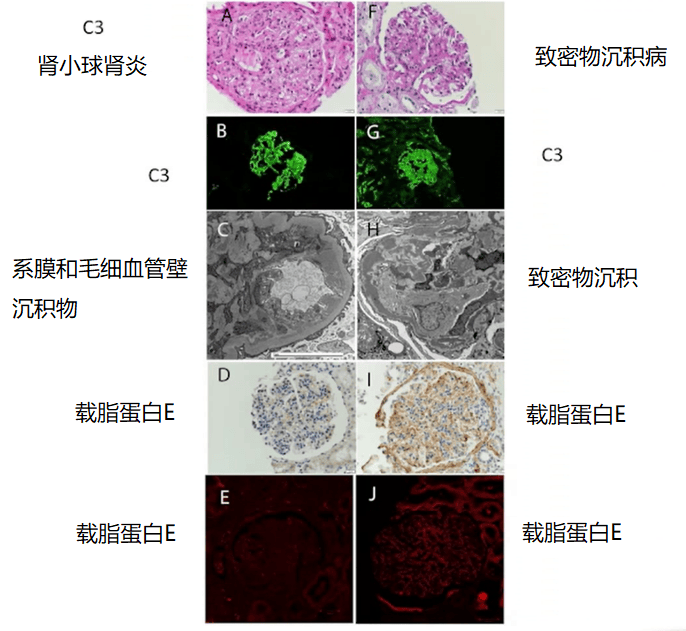
Sethi 教授还强调,载脂蛋白 E是致密物沉积病(DDD)的重要成分,可作为染色标记,用于 C3 肾小球肾炎和致密沉积病的鉴别诊断[22]。电子显微镜和载脂蛋白 E 染色是区分这两种疾病的重要工具。

近年来,随着科技的发展和研究方法的创新,肾小球疾病的诊断、治疗和管理得得到快速的发展,其中也包含临床常见的 IgA 肾病和膜性肾病,以及不常见的 MPGN。
随着对 IgA 肾病发病机制的深入研究,目前在致病机制的任何一个环节基本上都有新药物研发和验证,同时结合国际多中心的 RCT 研究的一些重要结果,IgA 肾病患者需要更加个体化的诊疗,比如新型药物使用 nefecon 等,以及参加临床药物验证,但是国际上临床药物验证的资源存在地区差异。Trimarchi 教授在本次会议上也呼吁需要加强发展中国家的临床试验,提高药物可及性。
目前随着对膜性肾病的深入研究,认识到了越来越多不同抗原相关的膜性肾病,不同类型的膜性肾病的临床及病理特点、结局及合并症截然不同。Pierre Ronco 教授指出,对于膜性肾病的个体化诊疗仍任重而道远。
MPGN 不是一个病,而是不同病因所致的一种肾脏损伤的组织病理学形式,需要去找到潜在的损伤病因。本次会议上 Sethi 教授强调基于活检和免疫荧光检测的发现,将 MPGN 分为免疫复合物介导的肾小球肾炎或 C3(补体介导的)肾小球肾炎。同时还进一步强调通过载脂蛋白 E 来区分 C3 肾小球肾炎和致密物沉积病,使得人们对 MPGN 的认识又加深了一步,同时补体系统均参与了以上两种疾病的发生发展。
18新利官网



